A nutrição parenteral no câncer é um dos recursos mais poderosos disponíveis para manter o paciente oncológico nutrido, forte e em condições de continuar o tratamento — especialmente quando o corpo já não consegue absorver alimentos pela via digestiva ou quando a intolerância à alimentação se torna um obstáculo real à quimioterapia. Mais do que um simples “soro nutritivo”, a nutrição parenteral é uma estratégia terapêutica sofisticada, personalizada para cada paciente e capaz de mudar o curso clínico em situações críticas.
Segundo o Instituto Nacional de Câncer (INCA), a desnutrição afeta entre 40% e 80% dos pacientes com câncer durante o tratamento. Quando não abordada a tempo, ela compromete a tolerância à quimioterapia, aumenta o risco de complicações nas cirurgias oncológicas e piora o prognóstico geral. A nutrição parenteral no câncer é, em muitas dessas situações, não apenas indicada — ela é essencial.
Nas próximas seções, você vai entender quando ela está indicada, quais são seus benefícios concretos e como uma abordagem nutricional personalizada pode fazer diferença real na recuperação e na qualidade de vida durante o tratamento oncológico.
Os principais benefícios da nutrição parenteral no câncer
A nutrição parenteral no câncer não é apenas uma medida de suporte — é uma intervenção terapêutica ativa, com benefícios documentados em estudos randomizados e reconhecidos pelas principais diretrizes internacionais, incluindo a ASPEN (American Society for Parenteral and Enteral Nutrition), a ESPEN (European Society for Clinical Nutrition and Metabolism) e a ASCO (American Society of Clinical Oncology). Veja os principais benefícios:
Estabilização e recuperação do peso: pacientes em caquexia acentuada perdem massa muscular e gordura de forma acelerada. A NPT fornece calorias e proteínas calculadas de forma precisa para deter essa perda e, progressivamente, recuperar o peso — estabilizando o estado nutricional mesmo quando o intestino não consegue absorver o suficiente.
Redução de complicações cirúrgicas: pacientes desnutridos submetidos a grandes cirurgias oncológicas têm risco significativamente maior de infecções, deiscência de ferida operatória e internação prolongada. A NPT perioperatória reduz essas complicações e encurta o tempo de recuperação pós-operatória.
Continuidade do tratamento antineoplásico: a desnutrição grave e a intolerância alimentar são causas frequentes de redução de dose ou atraso de ciclo de quimioterapia. A NPT garante o suporte nutricional necessário para que o paciente chegue a cada ciclo em condições ideais — preservando a eficácia do tratamento.
Recuperação clínica mais rápida: um organismo bem nutrido responde melhor ao tratamento, cicatriza mais rápido, tem menor risco de infecções e tolera melhor os efeitos adversos da quimioterapia e da radioterapia. A NPT é um dos pilares que sustentam essa recuperação quando a via oral ou enteral não é suficiente.
Preservação da massa muscular: a caquexia oncológica degrada músculo de forma acelerada. O aporte proteico preciso da NPT — calculado individualmente — é uma das estratégias mais efetivas para frear essa perda e manter a funcionalidade do paciente durante o tratamento.
Abordagem personalizada para cada necessidade: a formulação da NPT é completamente individualizada: cada paciente recebe a proporção exata de calorias, proteínas, lipídios, vitaminas e eletrólitos que seu organismo precisa naquele momento clínico — algo impossível de alcançar com uma alimentação padrão quando o sistema digestivo está comprometido.
Nutrição parenteral no câncer e a caquexia: quando o corpo precisa de ajuda urgente
A caquexia oncológica é uma das complicações mais impactantes do câncer. Ela não é simplesmente “emagrecer” — é uma síndrome metabólica complexa em que o organismo consome sua própria massa muscular de forma acelerada, mesmo quando o paciente ainda se alimenta. O tumor altera profundamente o metabolismo, provoca inflamação crônica e cria um estado de hipercatabolismo que nenhuma dieta convencional consegue reverter sozinha.
Nesses casos, a nutrição parenteral no câncer atua como um suporte metabólico intensivo: ela fornece substratos energéticos e proteicos diretamente na corrente sanguínea, contornando o sistema digestivo comprometido e garantindo que o organismo tenha o que precisa para se manter funcional. Segundo a Sociedade Brasileira de Oncologia Clínica (SBOC), a identificação precoce da caquexia e a intervenção nutricional individualizada são fundamentais para preservar a qualidade de vida e os resultados do tratamento.
Em pacientes com caquexia acentuada, a NPT pode ser a diferença entre conseguir ou não completar o protocolo de quimioterapia planejado. Quando o estado nutricional está criticamente comprometido, o oncologista pode optar pela nutrição parenteral como estratégia de resgate — mesmo que de forma temporária — para estabilizar o paciente e criar condições para retomar ou intensificar o tratamento antineoplásico.
Quando a intolerância alimentar impede o tratamento oncológico
Um dos cenários mais desafiadores na oncologia clínica é o paciente que não tolera alimentação — seja pela boca, seja por sonda nasoenteral. Náuseas intratáveis, vômitos persistentes, mucosite grave, disfagia intensa ou diarreia severa induzida pela quimioterapia criam um círculo vicioso: o tratamento provoca intolerância alimentar, que leva à desnutrição, que piora a tolerância ao próprio tratamento. A nutrição parenteral no câncer quebra esse ciclo.
Ao administrar os nutrientes diretamente na veia, a NPT permite que o trato gastrointestinal descanse e se recupere enquanto o organismo continua recebendo o suporte nutricional de que precisa. Isso é especialmente relevante em:
Toxicidade gastrointestinal grave pela quimioterapia
Esquemas quimioterápicos de alta intensidade — como os utilizados no tratamento do câncer colorretal metastático, no câncer de pâncreas ou em protocolos de transplante de medula — podem gerar toxicidade gastrointestinal severa com mucosite, diarreia intensa e anorexia prolongada. A NPT mantém o aporte calórico e proteico durante esses períodos críticos, permitindo que o paciente chegue ao próximo ciclo em condições de receber a dose plena do tratamento.
Obstrução intestinal por tumor
Quando um tumor obstrói o trânsito intestinal — situação frequente em neoplasias gastrointestinais avançadas como o câncer de pâncreas e o câncer colorretal com acometimento peritoneal — a nutrição parenteral é muitas vezes a única forma de manter o paciente nutrido enquanto se planeja o tratamento cirúrgico ou oncológico da obstrução.
Intolerância à sonda nasoenteral
Nem todo paciente que precisa de suporte nutricional especializado tolera uma sonda de alimentação. Quando náuseas, vômitos, agitação ou desconforto intenso tornam a nutrição enteral impraticável, a nutrição parenteral no câncer é a alternativa que garante a continuidade do aporte nutricional sem expor o paciente a procedimentos que ele não consegue tolerar.
Período pré e pós-operatório em grandes cirurgias oncológicas
Pacientes com desnutrição grave que serão submetidos a procedimentos extensos — como a cirurgia de Whipple para o câncer de pâncreas ou ressecções complexas por câncer colorretal — se beneficiam enormemente de nutrição parenteral perioperatória. Estudos randomizados demonstram redução significativa nas complicações pós-operatórias e no tempo de internação quando o suporte nutricional é otimizado antes da cirurgia oncológica.
Abordagem personalizada: como a nutrição parenteral é adaptada a cada paciente
Um dos grandes diferenciais da nutrição parenteral no câncer é a sua capacidade de ser completamente personalizada. Ao contrário de suplementos orais ou fórmulas padrão de sonda, a NPT é formulada especificamente para cada paciente — com as proporções exatas de macronutrientes e micronutrientes que aquele organismo precisa naquele momento clínico específico.
A formulação leva em conta:
Necessidades calóricas individuais: calculadas com base no peso, na composição corporal, no nível de atividade e na intensidade do catabolismo provocado pelo tumor e pelo tratamento. Pacientes com caquexia acentuada precisam de uma oferta energética cuidadosamente planejada — nem insuficiente, que perpetua a perda de peso, nem excessiva, que pode sobrecarregar o metabolismo já comprometido.
Necessidades proteicas elevadas: pacientes oncológicos — especialmente os com caquexia — têm necessidades proteicas significativamente maiores do que pessoas saudáveis. A NPT permite oferecer quantidades precisas de aminoácidos essenciais para frear a degradação muscular e apoiar a recuperação dos tecidos.
Balanço eletrolítico e de micronutrientes: vitaminas, minerais e oligoelementos são adicionados à formulação para prevenir deficiências específicas que são comuns em pacientes oncológicos em tratamento — e que podem agravar a toxicidade da quimioterapia quando não corrigidas.
Ajuste contínuo ao longo do tratamento: a prescrição da NPT é revista diariamente, permitindo adaptações rápidas conforme o estado clínico evolui. Essa flexibilidade é impossível de obter com outras formas de suporte nutricional.
Segundo a ASPEN e a ESPEN, a NPT deve ser prescrita e monitorada por uma equipe multidisciplinar — oncologista, nutricionista, farmacêutico e enfermeiro especializado — para garantir segurança, eficácia e a melhor resposta clínica possível.
Como a nutrição parenteral no câncer é administrada na prática
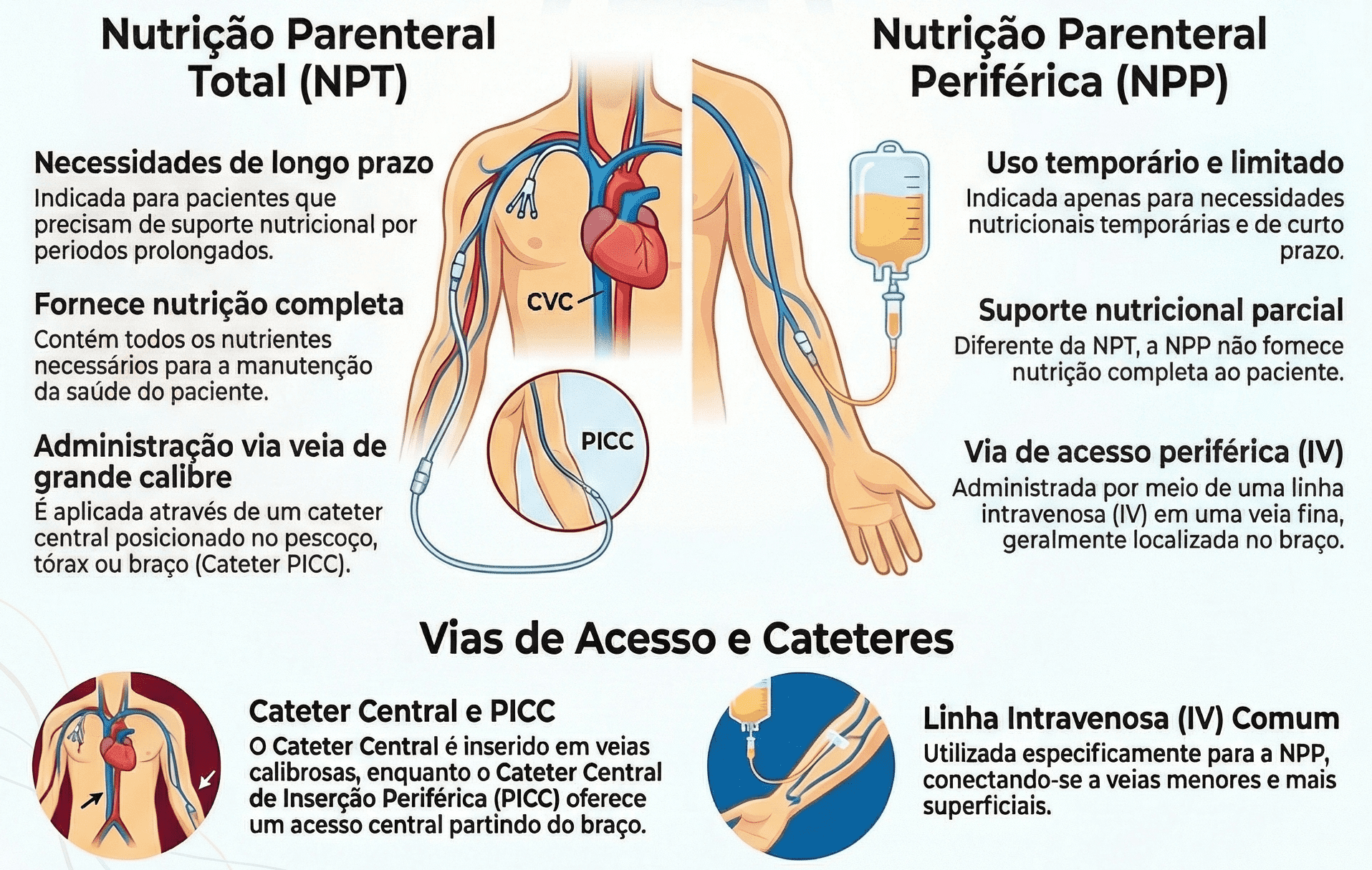
A administração da nutrição parenteral exige um acesso venoso central — um cateter que alcança uma veia de grande calibre próxima ao coração, capaz de receber a solução hiperosmolar sem causar danos às veias periféricas. O tipo de cateter é escolhido conforme o tempo previsto de uso:
Curto prazo (até 30 dias): o cateter central de inserção periférica (PICC) é o mais utilizado. Inserido pelo braço, é confortável, seguro e pode ser mantido por semanas sem necessidade de troca frequente.
Longo prazo (mais de 30 dias): cateteres tunelizados — como o cateter de Hickman — ou portas implantadas sob a pele oferecem maior segurança e conforto para uso prolongado, inclusive no ambiente domiciliar.
A formulação é iniciada de forma gradual — com metade da meta calórica no primeiro dia — para que o organismo se adapte sem risco de síndrome de realimentação. O monitoramento laboratorial rigoroso nos primeiros dias garante que eletrólitos, glicemia e função hepática estejam em equilíbrio. A ASPEN classifica a NPT como medicamento de alta vigilância, reforçando a necessidade de supervisão especializada em todas as etapas.
O papel da equipe multidisciplinar: oncologista, nutrólogo e nutricionista trabalhando juntos
A nutrição parenteral no câncer só alcança seu pleno potencial quando é prescrita, monitorada e ajustada por uma equipe multidisciplinar integrada. Cada especialista desempenha um papel insubstituível nesse processo — e a colaboração entre eles é o que garante segurança, eficácia e personalização real do suporte nutricional.
O oncologista: quem indica e coordena
O oncologista clínico é o médico responsável pela condução do tratamento antineoplásico e quem, em primeira instância, identifica a necessidade de suporte nutricional especializado. É ele que avalia o estado clínico geral do paciente, o grau de desnutrição ou caquexia, a toxicidade do tratamento em curso e a perspectiva terapêutica — e que indica, em conjunto com a equipe, o momento certo para iniciar a nutrição parenteral. A SBOC reforça que a avaliação nutricional deve ser parte integrante da consulta oncológica desde o diagnóstico.
O nutrólogo: especialista em medicina nutricional dentro do contexto oncológico
O nutrólogo é o médico especialista em nutrição clínica — e seu papel na nutrição parenteral no câncer é fundamental. É o nutrólogo quem realiza a avaliação metabólica aprofundada do paciente: calcula as necessidades calóricas e proteicas individuais, interpreta exames que refletem o estado nutricional (albumina, pré-albumina, transferrina, linfócitos, triglicerídeos), identifica deficiências específicas de vitaminas e oligoelementos e define a composição exata da formulação parenteral que será preparada pela farmácia. Além disso, é o nutrólogo quem monitora a resposta clínica à NPT, ajusta a prescrição diariamente conforme a evolução do paciente e gerencia as complicações metabólicas associadas — como hiperglicemia, alterações eletrolíticas e disfunção hepática.
Em pacientes com caquexia acentuada ou hipercatabolismo grave, o nutrólogo tem papel ainda mais central: é ele quem define a estratégia de repleção nutricional de forma segura, evitando tanto a subalimentação — que perpetua a perda de massa muscular — quanto a realimentação excessiva e rápida, que pode desencadear a síndrome de realimentação. Essa precisão é impossível de alcançar sem o olhar especializado da nutrologia clínica. A ASPEN e a ESPEN são categóricas: a NPT deve ser prescrita por equipe com conhecimento avançado em metabolismo de nutrientes — e o nutrólogo é o profissional médico com essa formação específica.
O nutricionista oncológico: suporte contínuo e educação alimentar
O nutricionista oncológico complementa a atuação do nutrólogo com o acompanhamento nutricional contínuo — avaliando a ingestão alimentar, orientando adaptações na dieta oral quando possível, monitorando o peso e a composição corporal ao longo do tratamento e educando o paciente e a família sobre estratégias alimentares para cada fase da terapia. Quando o paciente está em nutrição parenteral, o nutricionista acompanha a transição progressiva de volta à alimentação oral ou enteral, garantindo que essa mudança seja feita de forma segura e sustentável.
Farmacêutico clínico e equipe de enfermagem: segurança na execução
O farmacêutico clínico é responsável pelo preparo da formulação parenteral em farmácia de manipulação especializada — verificando compatibilidade de componentes, estabilidade da solução e conformidade com a prescrição. A equipe de enfermagem cuida do cateter venoso central, garante a técnica asséptica nas manipulações e monitora sinais de infecção ou reações adversas durante a infusão. Juntos, esses profissionais fecham o ciclo de segurança que a nutrição parenteral no câncer exige.
Quanto mais precoce a integração dessa equipe, maiores as chances de preservar o peso, a massa muscular e a capacidade funcional do paciente ao longo de toda a jornada oncológica. Para saber mais sobre alimentação e suporte nutricional em oncologia, leia também sobre nutrição no tratamento do câncer e os tratamentos de suporte disponíveis.
Conclusão
A nutrição parenteral no câncer é uma ferramenta terapêutica poderosa, capaz de estabilizar o peso, combater a caquexia, reduzir complicações cirúrgicas e — principalmente — garantir que o tratamento antineoplásico continue sem interrupções. Em pacientes com intolerância alimentar grave, desnutrição avançada ou hipercatabolismo intenso, ela representa muito mais do que suporte: representa a condição necessária para que o tratamento funcione. A parceria entre o oncologista e o nutrólogo — com o apoio do nutricionista oncológico, do farmacêutico e da enfermagem especializada — é o que transforma a nutrição parenteral em uma estratégia precisa, segura e realmente eficaz. Uma abordagem personalizada, iniciada precocemente e monitorada por essa equipe integrada, é o caminho mais seguro para que cada paciente atravesse o tratamento com o melhor estado nutricional possível.
Perguntas frequentes sobre nutrição parenteral no câncer
-
Quais são os benefícios da nutrição parenteral para pacientes com câncer?
A nutrição parenteral oferece benefícios concretos: estabiliza o peso e combate a caquexia, preserva a massa muscular, reduz complicações em cirurgias oncológicas, melhora a tolerância à quimioterapia e permite a continuidade do tratamento sem interrupções por desnutrição. Em pacientes com intolerância alimentar grave, ela é frequentemente o único recurso capaz de manter o organismo nutrido durante as fases mais intensas do tratamento.
-
A nutrição parenteral ajuda pacientes com caquexia por câncer?
Sim. Em pacientes com caquexia acentuada — especialmente quando há hipercatabolismo intenso provocado pelo tumor ou pelo tratamento — a nutrição parenteral fornece calorias e proteínas diretamente na corrente sanguínea, contornando um sistema digestivo comprometido. Ela freia a perda de massa muscular, estabiliza o peso e cria condições metabólicas para que o tratamento oncológico continue com eficácia.
-
Quando a nutrição parenteral é indicada durante a quimioterapia?
A nutrição parenteral durante a quimioterapia está indicada principalmente quando a toxicidade gastrointestinal do tratamento é tão intensa que impede a alimentação adequada por períodos prolongados — com mucosite grave, vômitos incoercíveis, diarreia severa ou anorexia persistente. Também é indicada em pacientes com caquexia grave, obstrução intestinal, intolerância à sonda nasoenteral ou risco de redução de dose do tratamento por desnutrição.
-
A nutrição parenteral reduz complicações em cirurgias oncológicas?
Sim. Estudos randomizados demonstram que pacientes desnutridos que recebem nutrição parenteral no período perioperatório têm menor risco de infecções, deiscência de ferida, complicações respiratórias e internação prolongada. A otimização nutricional antes de grandes cirurgias oncológicas — como ressecções de câncer de pâncreas ou de câncer colorretal — é parte essencial do planejamento cirúrgico em centros de excelência.
-
A nutrição parenteral pode ser personalizada para cada paciente com câncer?
Sim — e essa é uma de suas maiores vantagens. A formulação da NPT é completamente individualizada: a proporção de calorias, proteínas, lipídios, vitaminas, minerais e eletrólitos é calculada para atender às necessidades específicas de cada paciente naquele momento clínico. Pacientes com caquexia acentuada, por exemplo, recebem quantidades elevadas de proteínas para frear a degradação muscular. Essa personalização é revista e ajustada diariamente conforme a evolução clínica.
-
Qual a diferença entre nutrição parenteral e nutrição enteral no câncer?
A nutrição enteral é administrada por sonda diretamente no estômago ou intestino — é a via preferida quando o trato gastrointestinal funciona, pois é mais fisiológica e tem menos complicações. A nutrição parenteral vai direto para a veia e é usada quando o intestino não funciona, está obstruído, ou quando o paciente não tolera a sonda. As duas estratégias podem ser complementares, e a escolha é sempre individualizada pelo oncologista e pelo nutricionista oncológico.
-
Qual é o papel do nutrólogo no tratamento oncológico e na nutrição parenteral?
O nutrólogo é o médico especialista em medicina nutricional e tem papel central na nutrição parenteral no câncer. É ele quem avalia o estado metabólico do paciente, calcula as necessidades calóricas e proteicas individuais, define a composição exata da formulação parenteral, monitora a resposta clínica e ajusta a prescrição diariamente. Em pacientes com caquexia acentuada ou toxicidade grave pela quimioterapia, o nutrólogo trabalha em parceria direta com o oncologista — que conduz o tratamento do tumor — garantindo que o suporte nutricional esteja alinhado com cada etapa da terapia antineoplásica. Essa dupla de especialistas é essencial para que o paciente chegue a cada ciclo de tratamento com o melhor estado nutricional possível.

