A colonoscopia é, atualmente, o exame mais completo para avaliar o intestino grosso e o reto. Mais do que um método diagnóstico, é uma ferramenta essencial de prevenção do câncer colorretal, porque permite identificar e remover pólipos antes que se transformem em tumor. Apesar de tão importante, o exame ainda é cercado de dúvidas: a partir de qual idade fazer, como é o preparo, se dói, quanto tempo dura, quais os riscos. Este texto reúne, de forma direta e baseada nas recomendações atuais de instituições como o Instituto Nacional de Câncer (INCA) e a American Cancer Society, tudo o que o paciente precisa saber antes de marcá-lo.
“A colonoscopia é o único exame que, no mesmo procedimento, diagnostica e previne o câncer de intestino — e é por isso que ela salva tantas vidas. Com sedação adequada, é confortável, indolor, e na esmagadora maioria dos casos o paciente acorda já no fim de tudo, sem lembrar de nada.” — Dr. Hugo Tanaka, oncologista clínico
O que é uma colonoscopia?
Trata-se de um exame endoscópico que utiliza um aparelho flexível com câmera de alta definição — o colonoscópio — introduzido pelo ânus para inspecionar todo o intestino grosso (cólon e reto) e, em geral, a porção final do intestino delgado, chamada íleo terminal. Diferentemente do exame de sangue oculto nas fezes, que apenas sinaliza a possibilidade de sangramento, o procedimento permite visualizar diretamente a mucosa intestinal, biopsiar lesões suspeitas e remover pólipos no mesmo momento.
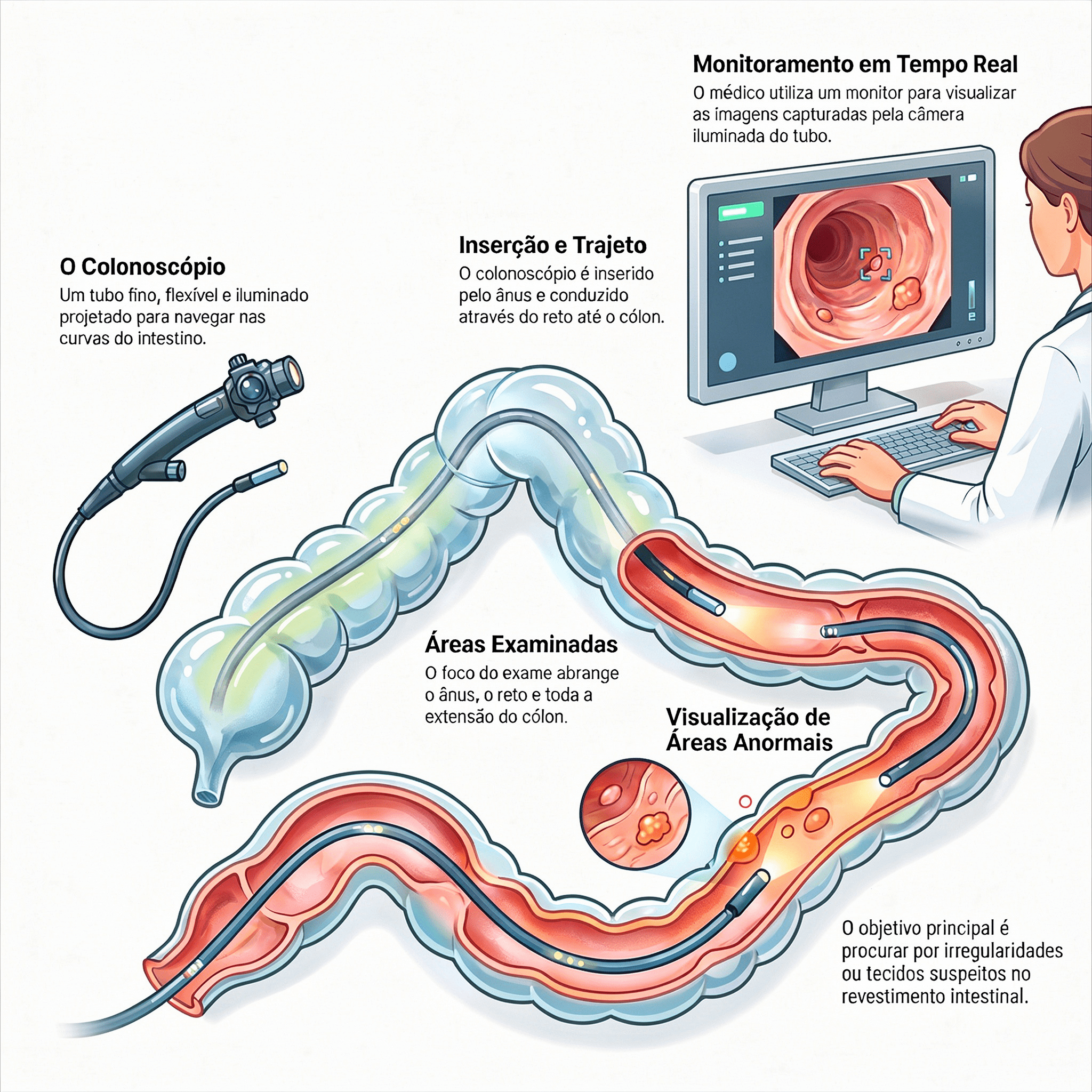
Essa capacidade dupla — diagnosticar e tratar — é o que faz dela o padrão-ouro do rastreamento do câncer colorretal e o exame de escolha na investigação de sintomas como sangramento, alteração do hábito intestinal e anemia inexplicada. Saiba mais sobre o diagnóstico precoce do câncer colorretal e por que ele é determinante para o sucesso do tratamento.
Por que a colonoscopia é o padrão-ouro?
Existem alternativas mais convenientes — o teste de sangue oculto nas fezes (FIT), a colonoscopia virtual por tomografia, a retossigmoidoscopia. Todas são úteis em contextos específicos, mas nenhuma faz o que o exame endoscópico faz: ver toda a mucosa do intestino grosso em alta definição e, no mesmo momento, remover qualquer pólipo encontrado. Se um método alternativo dá positivo, o próximo passo é, de qualquer modo, uma colonoscopia. É por isso que ela continua no topo das diretrizes.
A partir de qual idade fazer colonoscopia?
A recomendação atual de sociedades médicas brasileiras e internacionais é iniciar o rastreamento aos 45 anos para a população de risco médio — ou seja, sem histórico familiar relevante e sem doenças predisponentes. A American Cancer Society atualizou essa recomendação em 2018 (antes era 50 anos), e a Sociedade Brasileira de Coloproctologia (SBCP) e o National Cancer Institute (NIH) também passaram a apoiar o início mais precoce, diante do aumento da incidência de câncer colorretal entre adultos jovens.
Para algumas pessoas, no entanto, o exame deve ser antecipado:
- Histórico familiar de câncer colorretal ou pólipos avançados: quando há um parente de primeiro grau (pai, mãe, irmão) com diagnóstico antes dos 60 anos, a recomendação é começar aos 40 anos — ou 10 anos antes da idade do diagnóstico do parente, o que vier primeiro.
- Síndromes hereditárias, como a Síndrome de Lynch ou a Polipose Adenomatosa Familiar, exigem rastreamento muito mais precoce e em intervalos curtos, geralmente sob orientação de um geneticista.
- Doença inflamatória intestinal crônica (retocolite ulcerativa ou doença de Crohn com envolvimento colônico), em que o risco de câncer aumenta após oito a dez anos de doença.
- Sintomas de alarme em qualquer idade: sangramento nas fezes, mudança persistente do hábito intestinal, dor abdominal crônica, perda de peso inexplicada ou anemia ferropriva sem causa identificada.
A idade até a qual o rastreamento permanece indicado depende do estado geral de saúde do paciente. Conforme a American Cancer Society, em pessoas com expectativa de vida limitada por outras doenças, a relação risco-benefício precisa ser reavaliada, geralmente após os 75 anos.
Quando o exame é indicado?
Embora o rastreamento seja a indicação mais conhecida, esse procedimento é solicitado em uma série de situações clínicas. Entre as mais comuns estão a investigação de sangramento intestinal, sinalizado por sangue vivo nas fezes ou por exames como o de sangue oculto positivo, e a avaliação de alterações no hábito intestinal que persistem por mais de algumas semanas, sobretudo quando há diarreia, constipação nova ou alternância entre as duas. Também é usado na investigação de anemia ferropriva inexplicada, principalmente em adultos acima dos 50 anos, e no esclarecimento de dor abdominal crônica sem diagnóstico definido.
A colonoscopia tem ainda um papel central no acompanhamento de pacientes com pólipos previamente removidos, no seguimento após tratamento de câncer colorretal — para detectar recidivas locais ou novos tumores — e na avaliação de doença inflamatória intestinal, tanto para diagnóstico quanto para vigilância oncológica de longo prazo. Casos mais avançados, como o câncer no cólon sigmoide e o câncer colorretal metastático, também dependem dele em diferentes momentos do diagnóstico e do seguimento.
Como devo me preparar para a colonoscopia?
O preparo é, sem dúvida, a parte mais incômoda — e a mais determinante para a qualidade do exame. Um cólon mal preparado pode esconder pólipos pequenos e tornar o resultado inconclusivo, exigindo repetição. Por isso, seguir as orientações com rigor é parte essencial do procedimento.
Três a cinco dias antes, retire gradualmente as fibras da alimentação: sementes, cascas, folhas verdes, frutas com bagaço, grãos integrais e leguminosas. A ideia é diminuir o resíduo intestinal antes da fase do laxante.
Na véspera, a alimentação fica restrita a líquidos claros — aqueles que se vê através do copo. Bons exemplos: água, água de coco sem polpa, chás claros (camomila, erva-doce), caldos coados, gelatina sem corante vermelho ou roxo, sucos coados claros, isotônicos transparentes (limão ou laranja claros). Evite leite, sucos com polpa, bebidas vermelhas, café com leite e qualquer alimento sólido. A clínica fornece um laxante específico — geralmente uma solução de polietilenoglicol (PEG) ou manitol —, que deve ser tomado conforme prescrição. O paciente passará várias horas com evacuações líquidas até que o conteúdo eliminado fique transparente, semelhante à cor de chá-mate claro ou de água com mel diluído. Esse é o sinal de que o intestino está pronto.
No dia do exame, o jejum absoluto é obrigatório por pelo menos seis a oito horas, incluindo água, justamente porque o procedimento envolve sedação. Medicamentos de uso contínuo, como anti-hipertensivos, geralmente podem ser tomados com um pequeno gole de água — mas anticoagulantes, antiagregantes plaquetários (como AAS e clopidogrel), insulina e hipoglicemiantes orais exigem orientação individualizada e devem ser discutidos com o médico solicitante e o endoscopista com antecedência.
A colonoscopia dói?
Não. O exame é feito sob sedação profunda conduzida por um anestesiologista. O paciente respira sozinho, mas dorme do início ao fim e habitualmente não se lembra do procedimento. Durante o exame, o cólon é insuflado com gás carbônico (CO₂), que é absorvido rapidamente pelo organismo. Por isso, ao acordar, é normal sentir leve sensação de gases ou inchaço — desconforto que melhora em poucas horas. Em situações específicas, é possível realizar o procedimento com sedação leve ou sem sedação, mas a sedação profunda é o padrão por proporcionar conforto e melhor qualidade do exame.
Vou dormir durante o exame?
Sim. Há uma equipe de anestesia presente em sala. Você é colocado em sedação profunda — entre a sedação consciente e a anestesia geral. A maioria dos pacientes diz a mesma coisa quando acorda: “já acabou?”. É essa a experiência. Você deita, recebe a medicação na veia, e o próximo momento de que se lembra é o da recuperação.
Quanto tempo dura uma colonoscopia?
O exame em si dura, em média, 20 a 30 minutos. Quando o cólon está bem preparado e nada de alterado é encontrado, pode ser ainda mais rápido — 15 minutos. Se houver retirada de pólipos ou biópsias, pode se estender um pouco mais. Considerando o preparo no dia, a sedação e a recuperação, conte com cerca de duas a três horas na clínica do início ao fim.
E se acharem alguma coisa durante o exame?
Esse é justamente o objetivo do exame: encontrar o que precisa ser encontrado. As alterações mais comuns são pólipos — pequenos crescimentos na parede do intestino que, quando deixados ali, podem evoluir para câncer ao longo de anos. Quando o endoscopista encontra um pólipo, ele é removido naquele mesmo momento (a chamada polipectomia). Se um pólipo for muito grande ou exigir técnica especial, é possível que seja agendado um segundo exame para a remoção.
Caso seja identificada uma lesão com aspecto de tumor, é feita uma biópsia — pequena amostra enviada ao laboratório para análise. O resultado anatomopatológico costuma ficar pronto em sete a 14 dias e é a partir dele que se define a próxima etapa: avaliação com especialista, exames complementares de estadiamento e, quando necessário, planejamento cirúrgico ou oncológico.
Como é a recuperação?
Logo após o exame, você fica em uma sala de recuperação por cerca de 30 a 60 minutos enquanto a sedação passa. A enfermagem monitora os sinais vitais e libera quando você está acordado, lúcido e estável. É obrigatório estar acompanhado por um adulto responsável — quem dirige, organiza o transporte ou volta com você para casa. Não dirija, não opere máquinas e não tome decisões importantes nas próximas 12 a 24 horas. Não basta usar Uber ou 99 sozinho: o motorista do app não é seu responsável e a clínica não vai liberá-lo sem acompanhante.
A dieta pode ser retomada de forma progressiva no mesmo dia, começando por alimentos leves. Quando há retirada de pólipos, o endoscopista pode pedir que você evite esforços físicos intensos por alguns dias e suspenda temporariamente medicamentos que aumentam o risco de sangramento. Na maioria dos casos, no dia seguinte você já está de volta às atividades normais.
O exame é seguro? Quais são os riscos?
Sim, é um procedimento seguro quando realizado por equipe experiente. Mas, como todo exame invasivo, não é isento de riscos. As complicações relevantes são raras: sangramento após retirada de pólipos, em menos de 1% dos casos, e perfuração intestinal, ainda mais incomum — cerca de 1 em cada 1.000 a 3.000 exames, conforme dados da American Cancer Society. Reações à sedação também podem ocorrer, mas são pouco frequentes.
Sinais de alerta no pós-procedimento incluem dor abdominal intensa e progressiva, sangramento volumoso pelas fezes, febre, calafrios e distensão abdominal importante. Diante de qualquer um desses sintomas, procure atendimento de urgência imediatamente.
Colonoscopia, sangue oculto, colonoscopia virtual: qual é a diferença?
A colonoscopia não é a única estratégia de rastreamento, e cada método tem seu lugar. O teste imunoquímico fecal (FIT), feito por amostra de fezes, é uma alternativa anual, simples e não invasiva — útil sobretudo em programas populacionais —, mas detecta principalmente sangramento, não pólipos pequenos. A colonografia por tomografia computadorizada (também chamada de colonoscopia virtual) consegue avaliar o cólon por imagem, mas não permite biópsia nem polipectomia: se algo for visto, o exame convencional será necessário de qualquer jeito. A retossigmoidoscopia examina apenas a porção final do intestino e é insuficiente como rastreamento isolado.
O método convencional mantém o status de padrão-ouro porque combina alta sensibilidade, capacidade diagnóstica e terapêutica em um único procedimento. Segundo o INCA e o National Cancer Institute, a escolha entre os métodos deve ser individualizada, considerando idade, fatores de risco, comorbidades, preferência do paciente e disponibilidade.
Quando procurar um especialista
Sintomas como sangue nas fezes, alteração persistente do hábito intestinal, dor abdominal recorrente, perda de peso sem causa aparente e anemia ferropriva inexplicada não devem ser atribuídos automaticamente a hemorroidas ou “intestino preso”. Em qualquer idade, esses sinais merecem investigação. E mesmo na ausência de sintomas, atingir os 45 anos é o momento de conversar com o médico sobre o rastreamento — um único exame, com resultado normal e sem fatores de risco adicionais, costuma cobrir os próximos dez anos.
A consulta com um oncologista clínico especializado em tumores gastrointestinais é especialmente útil quando há histórico familiar significativo, suspeita de síndrome hereditária, diagnóstico recente de pólipo avançado ou tumor, ou quando o paciente busca um plano de prevenção individualizado. Agende uma consulta para uma avaliação personalizada.
Perguntas frequentes sobre colonoscopia
A partir de qual idade é necessário fazer colonoscopia?
Para pessoas de risco médio, a recomendação atual é começar aos 45 anos. Quem tem histórico familiar, síndromes hereditárias ou doença inflamatória intestinal deve iniciar o rastreamento mais cedo, conforme orientação médica.
Colonoscopia dói?
Não. O exame é realizado sob sedação, e o paciente não sente dor durante o procedimento. Após o término, é comum apenas leve distensão abdominal por gases, que melhora em poucas horas.
Quanto tempo dura uma colonoscopia?
O exame em si dura, em média, 20 a 30 minutos. Considerando o preparo no dia, a sedação e a recuperação, o paciente costuma permanecer na clínica por cerca de duas a três horas.
O que pode aparecer numa colonoscopia?
O exame pode identificar pólipos, divertículos, áreas inflamadas, hemorroidas internas, lesões suspeitas e tumores. Lesões pequenas, como pólipos, podem ser removidas no mesmo procedimento, sem necessidade de novo exame.
De quanto em quanto tempo se faz colonoscopia?
Em pessoas de risco médio com exame inicial normal, o intervalo é de dez anos. Quando há pólipos, o intervalo se reduz para três a cinco anos, conforme o tipo e o número de lesões. Em pacientes com doença inflamatória intestinal ou síndromes hereditárias, o intervalo pode ser anual.
O que comer antes da colonoscopia?
Nos três a cinco dias anteriores, a dieta deve ser pobre em fibras (sem sementes, cascas, folhas, grãos integrais e leguminosas). Na véspera, apenas líquidos claros. No dia do exame, jejum absoluto, incluindo água, por seis a oito horas.
Plano de saúde cobre colonoscopia?
Sim. Tanto a versão diagnóstica quanto a terapêutica do exame estão previstas no Rol de Procedimentos da ANS, com cobertura obrigatória mediante indicação médica.
A colonoscopia é um dos exames mais eficazes que a medicina moderna oferece para prevenir e diagnosticar precocemente o câncer colorretal — e seu impacto, em termos de vidas salvas, é proporcional à adesão ao rastreamento. Conhecer a idade certa para começar, preparar-se adequadamente e contar com uma equipe experiente são os pilares de um procedimento seguro e de qualidade.
Se você tem dúvidas sobre quando iniciar o rastreamento, está em acompanhamento após retirada de pólipos ou apresenta sintomas que precisam ser investigados, agende uma consulta para uma avaliação individualizada.

