O câncer de mama representa uma das principais preocupações de saúde feminina em todo o mundo. Esta condição ocorre quando as células normais da mama começam a crescer de forma descontrolada, formando tumores malignos que podem se espalhar para outras partes do corpo.
O que é o câncer de mama?
As células do nosso corpo normalmente se dividem e se reproduzem de maneira organizada para reparar lesões e substituir tecidos desgastados. No câncer de mama, esse processo ordenado é interrompido. As células mamárias começam a crescer e se dividir sem controle, produzindo tecido extra que forma uma massa conhecida como tumor.
Existem dois tipos principais de tumores: benignos e malignos. Os tumores benignos crescem lentamente e não se espalham para outras partes do corpo, não sendo considerados câncer. Já os tumores malignos são cancerosos e têm potencial de se espalhar para linfonodos e órgãos distantes como ossos, fígado, pulmões e, às vezes, o cérebro.
A maioria dos casos de câncer de mama tem início nos ductos mamários, estruturas que transportam o leite. Uma pequena parcela se desenvolve nos lóbulos, que são as glândulas produtoras de leite. Alguns tipos crescem muito lentamente, enquanto outros se desenvolvem rapidamente.
Sinais e sintomas importantes
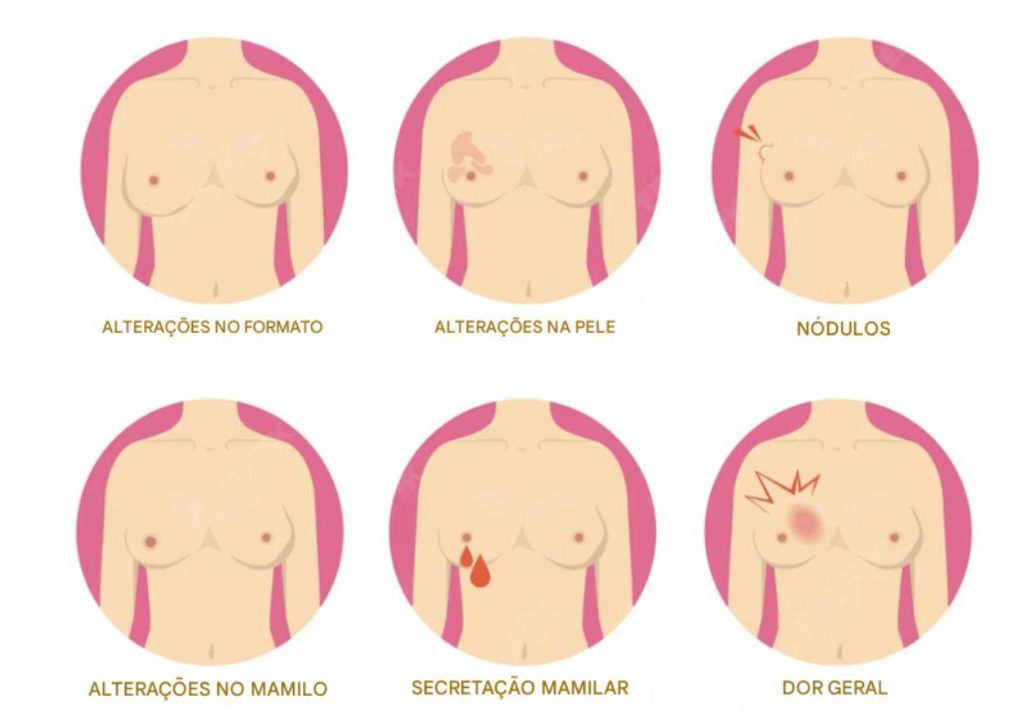
O câncer de mama geralmente não causa dor e pode não apresentar sintomas nas fases iniciais. À medida que a doença progride, diversos sinais podem surgir.
Alterações na aparência da mama, como mudanças no tamanho ou formato, são frequentemente os primeiros indícios. A pele pode apresentar vermelhidão, inchaço ou textura semelhante à casca de laranja. Caroços ou espessamentos na mama ou na região das axilas também devem ser investigados.
Mudanças no mamilo merecem atenção especial, incluindo retração, descamação ou secreção, especialmente se houver presença de sangue. Dor persistente na mama ou axila, embora menos comum, também pode indicar a necessidade de avaliação médica.
Fatores de risco e prevenção
Embora as causas exatas do câncer de mama não sejam completamente conhecidas, diversos fatores podem aumentar o risco de desenvolvimento da doença. É importante entender que ter fatores de risco não significa que a pessoa vai ter câncer de mama. Muitas mulheres que tiveram câncer não tinham nenhum fator de risco conhecido.
Existem dois tipos de fatores de risco: aqueles que não podemos mudar e aqueles que podemos controlar com nossas escolhas de vida.
Fatores que não podemos mudar
Ser mulher é o maior fator de risco para câncer de mama. As mulheres têm muito mais chance de desenvolver a doença do que os homens por causa dos hormônios femininos, principalmente o estrogênio e a progesterona.
A idade também aumenta o risco. Quanto mais velha a mulher, maior a chance de ter câncer de mama. Mulheres que menstruaram muito cedo (antes dos 12 anos) ou entraram na menopausa tarde (depois dos 55 anos) também têm mais risco, porque ficaram expostas aos hormônios por mais tempo.
Nunca ter tido filhos ou ter o primeiro filho depois dos 30 anos também pode aumentar o risco. A obesidade, especialmente o ganho de peso depois da menopausa, é outro fator importante.
Se alguém da família próxima teve câncer de mama (mãe, irmã ou filha), o risco é maior. Algumas pessoas herdam mudanças nos genes BRCA1 e BRCA2, que aumentam muito o risco de câncer de mama.
Outros fatores incluem ter tido câncer de mama antes, ter sido exposta à radiação por tratamentos médicos, ou ter certas alterações benignas na mama encontradas em biópsias.
Fatores que podemos controlar
Fatores modificáveis incluem obesidade, especialmente após a menopausa, consumo excessivo de álcool, sedentarismo e uso prolongado de terapia hormonal. Manter peso saudável, praticar exercícios regularmente, limitar o consumo de álcool e o uso prolongado de pílulas anticoncepcionais ou de hormônios na menopausa também pode aumentar o risco.
Rastreamento e detecção precoce do câncer de mama
O rastreamento do câncer de mama consiste na realização de procedimentos ou exames específicos para identificar alterações suspeitas nas mamas antes mesmo que sintomas se manifestem. Esta abordagem preventiva é fundamental para permitir a detecção, investigação e tratamento precoces de possíveis anormalidades, aumentando significativamente as chances de sucesso terapêutico.
A detecção precoce é crucial porque o câncer de mama, quando identificado em estágios iniciais, apresenta melhores índices de cura e permite tratamentos menos invasivos.
Os métodos de triagem de mama incluem:
Autoexame das mamas
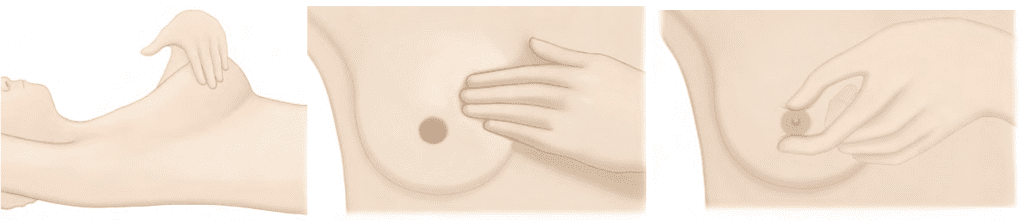
O Autoexame das Mamas é uma técnica simples e importante que toda mulher deve conhecer e praticar regularmente. Este método permite que a própria mulher se familiarize com suas mamas e identifique possíveis alterações.
Em frente ao espelho: Observe suas mamas em três posições diferentes – com os braços ao lado do corpo, depois levantados acima da cabeça, e finalmente com as mãos nos quadris contraindo os músculos do peito. Em cada posição, gire lentamente o corpo e procure por mudanças na forma, tamanho ou pele das mamas.


Deitada na cama: Coloque um pequeno travesseiro sob o ombro direito e a mão direita atrás da cabeça. Com a ponta dos três dedos médios da mão esquerda, faça movimentos circulares firmes, para sentir se há algum caroço ou espessamento na mama direita. Examine primeiro a axila, depois toda a mama em círculos do lado externo para o interno, e finalmente a região do mamilo. Aperte suavemente o mamilo para ver se sai alguma secreção. Repita o mesmo processo para a mama esquerda.

Exame clínico – avaliação profissional
A partir dos 40 anos, você deve fazer um exame clínico das mamas anualmente com um médico ou enfermeiro especializado, pois essa avaliação profissional é essencial para sua saúde. Este profissional tem treinamento específico para detectar alterações que você pode não perceber através do autoexame.
Durante o exame clínico, o profissional irá observar visualmente suas mamas procurando assimetrias, alterações na pele ou mamilos, além de palpar cuidadosamente todo o tecido mamário e as axilas. O exame também inclui a verificação dos gânglios linfáticos nas axilas e região do pescoço, pois estes podem indicar sinais precoces de comprometimento do sistema linfático.
O exame clínico é fundamental porque o profissional possui técnica apurada e experiência para identificar alterações sutis que podem passar despercebidas durante o autoexame. Além disso, ele tem conhecimento para diferenciar entre variações normais do tecido mamário e possíveis anormalidades que necessitam investigação adicional.
Se você tem fatores de risco como histórico familiar de câncer de mama, pode precisar começar os exames antes dos 40 anos. Converse com seu médico sobre seu caso específico, pois mulheres com risco elevado podem se beneficiar de avaliações mais frequentes e precoces.
Mamografia
A mamografia é um tipo especial de raio-X das mamas que utiliza baixas doses de radiação para criar imagens detalhadas da estrutura interna do tecido mamário.
Este exame pode detectar tumores muito pequenos, de apenas alguns milímetros, até mesmo antes de você ou seu médico conseguirem sentir qualquer alteração através do exame físico. É considerada o método mais eficaz para descobrir o câncer de mama precocemente.
Durante o procedimento, suas mamas são posicionadas entre duas placas acrílicas que fazem uma compressão controlada. Embora possa ser desconfortável, a compressão é necessária para espalhar uniformemente o tecido mamário, permitindo melhor visualização das estruturas internas e reduzindo a quantidade de radiação necessária. Cada posição dura apenas alguns segundos, tornando o exame relativamente rápido. São obtidas duas imagens de cada mama: uma incidência crânio-caudal (de cima para baixo) e outra médio-lateral oblíqua (diagonal), que consegue mostrar a maior quantidade de tecido mamário possível.
A periodicidade da mamografia varia conforme a faixa etária e fatores de risco individuais. Mulheres de 50 a 69 anos devem realizar o exame a cada dois anos, seguindo as recomendações do Ministério da Saúde brasileiro. Mulheres com fatores de risco elevado podem precisar começar o rastreamento antes dos 50 anos e fazer o exame anualmente. Para mulheres acima de 70 anos, a decisão deve ser individualizada em discussão com o médico, considerando expectativa de vida e condições gerais de saúde.
Para garantir a qualidade do exame, algumas preparações são importantes. Evite usar desodorante, talco, pó ou creme nas mamas e axilas no dia do exame, pois estes produtos podem aparecer como manchas nas imagens e interferir na interpretação. Use roupas de duas peças para facilitar o procedimento, já que você precisará despir apenas a parte superior. Se ainda menstrua, procure agendar o exame para a primeira semana após o término da menstruação, quando as mamas estão menos inchadas e sensíveis, tornando o procedimento mais confortável e as imagens de melhor qualidade.
Diagnóstico e exames complementares para detecção do câncer de mama
Quando o médico identifica uma alteração suspeita durante um exame de rastreamento como a mamografia, ou quando a paciente apresenta sintomas que podem sugerir câncer de mama, torna-se necessário realizar investigações mais detalhadas para confirmar ou descartar a presença da doença.
Os testes para diagnosticar o câncer de mama incluem:
Exames de imagem
A mamografia representa o principal método de rastreamento para o câncer de mama. Este exame utiliza radiação de baixa potência para criar imagens detalhadas da estrutura interna das mamas. Durante o procedimento, a mama é posicionada e comprimida entre duas placas, permitindo a obtenção de imagens em duas projeções principais: cranial-caudal (de cima para baixo) e mediolateral-oblíqua (diagonal). Quando necessário, o radiologista pode solicitar incidências adicionais ou amplificações de áreas específicas para melhor avaliação de possíveis anormalidades. É importante levar exames anteriores e seus respectivos relatórios para comparação, pois isso auxilia significativamente no diagnóstico.
A ultrassonografia mamária complementa a mamografia utilizando ondas sonoras de alta frequência para produzir imagens do tecido mamário. O transdutor, aplicado sobre a pele com gel condutor, emite essas ondas que são refletidas pelos diferentes tecidos e captadas novamente pelo aparelho. Um computador processa essas informações e gera imagens em tempo real, permitindo uma avaliação dinâmica das estruturas mamárias.
A ressonância magnética das mamas é um exame que usa ímãs potentes e ondas de rádio para criar imagens muito detalhadas do interior das mamas. É como tirar várias “fatias” em foto para ver tudo por dentro.
Durante o exame, você vai se deitar de barriga para baixo em uma maca com aberturas especiais onde as mamas ficam posicionadas. Depois, a maca desliza para dentro de um equipamento que parece um túnel grande. O exame demora cerca de 1 hora e é totalmente sem dor, você só precisa ficar quieta durante o procedimento.
A ressonância é recomendada quando a mamografia não consegue mostrar bem os detalhes, principalmente em mulheres mais jovens com mamas densas. Também é usada quando os outros exames como mamografia e ultrassom não conseguem esclarecer o diagnóstico.
Este exame serve como prevenção para mulheres com alto risco de câncer de mama, especialmente quem tem alterações no gene BRCA ou quem tem muitos casos de câncer de mama na família.
O exame é seguro, não usa radiação, você não sentirá dor alguma e as imagens são muito precisas, ajudando muito no diagnóstico.
A tomossíntese é um exame mais moderno que a mamografia comum, também chamada de “mamografia 3D”. É como se fosse uma versão melhorada da mamografia tradicional.
Durante a tomossíntese, o equipamento funciona de forma um pouco diferente da mamografia convencional. O aparelho de raios X se move formando um arco ao redor da mama e várias imagens são tiradas de diferentes ângulos, como se fossem várias “fotografias” da mama. A mama é posicionada da mesma forma que na mamografia comum, mas com menos pressão e compressão durante o procedimento.
Um computador especial reúne todas essas imagens e cria uma visão tridimensional da mama. Esta tecnologia permite que o médico veja a mama “em fatias”, como se estivesse folheando as páginas de um livro. Isso oferece imagens mais claras e detalhadas, melhor visualização das estruturas internas da mama, maior precisão na detecção de alterações e menos chance de precisar repetir o exame.
A tomossíntese mantém a segurança da mamografia tradicional, mas com resultados mais precisos para o diagnóstico. O tempo do exame é similar ao da mamografia convencional e o desconforto é geralmente menor devido à compressão reduzida da mama.
Procedimentos de biópsia
Quando os exames de imagem identificam alterações suspeitas, torna-se necessário obter amostras de tecido para análise microscópica e diagnóstico definitivo através de diferentes tipos de biópsia.
A biópsia por agulha grossa é um procedimento minimamente invasivo usado para coletar amostras de tecido de áreas suspeitas na mama identificadas em exames de imagem. O método permite análise laboratorial precisa para determinar se há alterações que necessitem tratamento.
O procedimento inicia com aplicação de anestesia local para eliminar a dor, seguida de uma pequena incisão de poucos milímetros na pele. Quando a área suspeita não pode ser sentida pelo toque, utiliza-se orientação por ultrassom em tempo real para guiar precisamente a inserção da agulha até o local correto.
Durante a coleta, o médico obtém entre dois e seis fragmentos de tecido usando uma agulha de calibre largo. Esta quantidade garante material suficiente para análise microscópica completa pelo patologista. Após o procedimento, aplica-se pressão manual para controlar sangramento e promover cicatrização inicial.
O fechamento é feito com fita adesiva, dispensando pontos cirúrgicos, e aplica-se curativo protetor. Para recuperação adequada, a paciente deve evitar atividades físicas intensas por dois dias, podendo retomar gradualmente as atividades normais respeitando os limites de conforto e orientações médicas específicas.
A biópsia assistida por vácuo é um procedimento minimamente invasivo que utiliza tecnologia avançada combinando agulha de calibre maior com sistema de vácuo para coletar amostras de tecido mamário. Este método permite obtenção mais eficiente de material para análise comparado à biópsia tradicional.
O procedimento é realizado sob anestesia local com duração de trinta a quarenta e cinco minutos. Após a anestesia e pequena incisão, o médico insere a sonda no local suspeito guiado por mamografia, ultrassom ou ressonância magnética. O sistema de vácuo aspira o tecido para dentro da sonda, onde um mecanismo de corte remove as amostras e as transporta para coleta.
Frequentemente coloca-se um microclipe de titânio de dois milímetros no local da biópsia como marcador permanente para orientar tratamentos futuros. Este clipe é seguro e biocompatível. Uma radiografia confirma seu posicionamento correto. Marcadores biodegradáveis também estão disponíveis.
O procedimento finaliza com pressão manual para controlar sangramento, fechamento com fita adesiva e curativo. Repouso relativo por dois dias é recomendado. Uma vantagem significativa é a capacidade de detectar pequenas alterações como microcalcificações, contribuindo para diagnóstico precoce do câncer de mama. Geralmente não causa dor, apenas algum desconforto por pressão.
A aspiração por agulha fina é um procedimento diagnóstico simples e rápido realizado no consultório para investigar nódulos mamários. Utiliza-se uma seringa com agulha muito fina, similar às de vacina, para coletar fluido ou células para análise laboratorial.
O procedimento não requer anestesia local devido ao calibre extremamente fino da agulha. Embora cause desconforto temporário comparável a uma picada comum, é bem tolerado e dura apenas alguns segundos.
Quando o nódulo é um cisto preenchido com líquido, a aspiração drena completamente o conteúdo, fazendo o nódulo desaparecer imediatamente. O fluido pode ser enviado para análise se apresentar características incomuns.
Para nódulos sólidos, a técnica coleta células individuais através de movimentos suaves da agulha no tecido. O material é preparado em lâminas e enviado ao laboratório, onde o patologista examina as células ao microscópio para identificar alterações que sugiram benignidade ou malignidade.
Uma limitação importante é que este método avalia apenas células individuais, não a arquitetura tecidual completa. Quando há necessidade de diagnóstico mais definitivo ou resultados inconclusivos, pode ser necessário complementar com outros métodos diagnósticos mais abrangentes.
A biópsia de excisão é um procedimento cirúrgico que remove completamente um nódulo ou área suspeita da mama para análise microscópica e diagnóstico definitivo. Este método é utilizado quando outros procedimentos menos invasivos não forneceram informações suficientes ou quando há necessidade de remoção completa da lesão.
Para lesões pequenas ou não palpáveis, realiza-se marcação precisa antes da cirurgia. A técnica mais comum é a localização com fio de gancho, onde utiliza-se ultrassom, mamografia ou ressonância magnética para inserir um fio fino diretamente no local da anormalidade. Este fio permanece posicionado até a cirurgia, servindo como guia para orientar o cirurgião durante a remoção.
O procedimento é geralmente realizado sob anestesia geral, especialmente para lesões maiores ou profundas. Para pequenas lesões superficiais, pode-se usar anestesia local. Por ser cirurgia ambulatorial de pequeno porte, as pacientes retornam ao domicílio no mesmo dia.
Durante os primeiros dias de recuperação, deve-se evitar atividades físicas extenuantes, mas atividades leves podem ser retomadas imediatamente. As orientações pós-operatórias são individualizadas conforme necessidades específicas de cada paciente. Na maioria dos casos, o retorno ao trabalho ocorre dentro de uma semana, dependendo da natureza da atividade e evolução da cicatrização.
Estadiamento e classificação
O câncer de mama é classificado por estágio e características biológicas, informações cruciais para determinar o prognóstico e as opções de tratamento. O sistema TNM avalia o tamanho do tumor (T), envolvimento de linfonodos (N) e presença de metástases (M).
O estágio 0, também conhecido como carcinoma ductal in situ, é uma forma não invasiva onde as células cancerosas permanecem dentro dos ductos mamários. Embora não seja imediatamente ameaçador à vida, pode aumentar o risco de desenvolvimento de câncer invasivo.
O câncer invasivo ocorre quando as células cancerosas se espalham além dos ductos ou lóbulos para o tecido mamário circundante. O câncer metastático refere-se ao estágio onde a doença se espalhou para órgãos distantes.
As características biológicas incluem a presença de receptores hormonais (estrogênio e progesterona) e HER2 na superfície das células cancerosas. Essas informações são fundamentais pois existem tratamentos específicos direcionados a essas características, melhorando significativamente os resultados.
Opções de tratamento
O tratamento do câncer de mama envolve modalidades terapêuticas que podem ser utilizadas em combinação. A definição das estratégias de tratamento mais adequadas baseia-se em diversos fatores determinantes, incluindo a classificação histológica do tumor, o estadiamento da doença, as dimensões da lesão em relação ao volume mamário, as preferências da paciente quanto à conservação da mama e sua condição clínica geral.
As decisões terapêuticas são individualizadas considerando-se características específicas do tumor, como receptores hormonais e marcadores biológicos, bem como aspectos relacionados à paciente, garantindo assim uma abordagem personalizada e otimizada para cada caso.
Tratamento cirúrgico
Existem duas opções principais de cirurgia mamária: cirurgia conservadora e mastectomia. A cirurgia conservadora remove apenas o tumor e uma pequena margem de tecido normal ao redor, preservando a maior parte da mama. A mastectomia remove toda a mama, sendo recomendada em casos específicos como tumores grandes ou múltiplos.
A cirurgia dos linfonodos axilares é importante para determinar se o câncer se espalhou. A biópsia do linfonodo sentinela remove apenas os primeiros linfonodos que drenam a mama, minimizando complicações. Se câncer for detectado, pode ser necessária a remoção de mais linfonodos.
Cirurgia conservadora da mama
A cirurgia conservadora remove o tumor mantendo a maior parte da mama. O cirurgião retira o câncer junto com uma pequena quantidade de tecido saudável ao redor. A mama é preservada, mas haverá cicatriz e algumas mudanças no formato.
A alta acontece no mesmo dia ou no dia seguinte. Após a cirurgia, é necessária radioterapia por 3 a 6 semanas para reduzir o risco de retorno do câncer. Em 10 a 15% dos casos, uma segunda cirurgia pode ser necessária se células cancerígenas forem encontradas próximas à borda do tecido removido.
Técnicas especiais de reconstrução
Para evitar deformidades importantes, o cirurgião pode realizar reconstrução durante a mesma cirurgia. Isso inclui remodelagem da mama (elevação ou redução) ou uso de gordura da própria paciente para preencher o espaço deixado pelo tumor, mantendo o volume e formato natural da mama.
Se houver grande diferença de tamanho entre as mamas, a mama sadia pode ser operada para melhorar a simetria.
Localização do tumor
Quando o tumor não pode ser sentido, é marcado antes da cirurgia usando mamografia, ultrassom ou ressonância magnética. Um fio fino ou substância especial é colocado no local com anestesia local para guiar o cirurgião durante a operação.
Mastectomia
A mastectomia é a remoção completa da mama, incluindo o mamilo. Existem duas opções principais:
Mastectomia simples
Remove toda a mama, deixando o tórax plano com uma cicatriz horizontal. Durante a cirurgia, é colocado um dreno (tubo flexível) com um frasco para remover sangue e líquidos acumulados. O dreno é retirado após 1 a 2 semanas, quando a drenagem diminui para menos de 30ml por dia. As pacientes e cuidadores aprendem os cuidados com o dreno antes da alta hospitalar, que ocorre no dia seguinte à cirurgia.
Mastectomia com reconstrução
A reconstrução cria uma mama usando tecido do próprio corpo ou implante. Ela devolve o formato da mama, mas não a sensação natural.
A reconstrução pode ser imediata (durante a mastectomia) ou tardia (em cirurgia separada posteriormente). Na reconstrução imediata, existem técnicas que preservam a pele da mama ou até mesmo o mamilo, quando possível.
A preservação do mamilo é avaliada caso a caso. Durante a cirurgia, o tecido atrás do mamilo é testado para verificar se há células cancerígenas. Se o resultado mostrar presença de câncer, será necessária uma cirurgia simples para remover o mamilo posteriormente.
A escolha entre reconstrução imediata ou tardia depende de vários fatores e será discutida com a equipe médica.
Cirurgia dos linfonodos axilares
A cirurgia axilar verifica se o câncer se espalhou para os linfonodos (gânglios) da axila. Existem duas abordagens principais:
Biópsia do linfonodo sentinela
Esta técnica é usada quando os linfonodos da axila parecem normais. Os linfonodos sentinela são os primeiros que recebem a drenagem da mama e aonde o câncer chegaria primeiro se tivesse se espalhado.
Durante a cirurgia, um corante azul ou substância radioativa é injetado para localizar esses linfonodos especiais. Eles são removidos e examinados imediatamente ao microscópio. Se não houver câncer nos linfonodos sentinela, nenhuma cirurgia adicional é necessária. Se houver câncer, todos os linfonodos da axila precisam ser removidos.
O resultado é confirmado cerca de uma semana após a cirurgia. Este resultado pode ser diferente da análise inicial, podendo ser necessária uma segunda cirurgia.
Esvaziamento Axilar
É a remoção de todos os linfonodos da axila quando células cancerígenas são encontradas neles. Esta cirurgia pode causar alguns efeitos colaterais: rigidez no ombro, dormência na parte interna do braço e linfedema (inchaço do braço). O linfedema acontece porque os linfonodos drenam líquidos do braço, e sua remoção pode causar acúmulo de fluido.
Para pacientes que fazem cirurgia conservadora da mama, geralmente é necessária uma incisão separada na axila para acessar os linfonodos.
Radioterapia
A radioterapia usa raios X de alta energia para destruir células cancerígenas e reduzir o risco de retorno do câncer. É quase sempre recomendada após cirurgia conservadora da mama e frequentemente após mastectomia em casos de alto risco, como tumores grandes ou quando o câncer se espalhou para vários linfonodos.
O tratamento dura de 1 a 6 semanas, sendo aplicado diariamente de segunda a sexta-feira. Antes do início, você passará por um planejamento personalizado com tomografia computadorizada para determinar a melhor posição e concentrar a radiação no tumor, protegendo órgãos saudáveis como coração e pulmões. Cada sessão dura 30 a 60 minutos, é realizada ambulatorialmente e é totalmente indolor.
Os efeitos colaterais precoces surgem geralmente após 2 semanas de tratamento e incluem cansaço e alterações na pele da mama como vermelhidão, ressecamento, coceira e mudança na cor. Estes sintomas são temporários e melhoram gradualmente em até 8 semanas após o fim do tratamento.
Os efeitos tardios são raros e podem surgir meses ou anos depois, incluindo endurecimento da mama que pode alterar sua forma ou tamanho. Complicações cardíacas ou pulmonares são muito raras, mas o risco varia entre pacientes e é sempre discutido individualmente com o médico. A radioterapia é um tratamento eficaz que, combinado com outros tratamentos, aumenta significativamente as chances de cura do câncer de mama.
A Radioterapia Intraoperatória (IORT)
A Radioterapia Intraoperatória (IORT) é uma forma especializada de radioterapia aplicada durante a cirurgia de câncer de mama. Utiliza radiação de alta energia para destruir células cancerígenas, reduzindo a quantidade de câncer no corpo e aumentando as chances de cura.
A IORT é realizada apenas em pacientes submetidas à cirurgia conservadora da mama e é indicada somente para casos de câncer em estágio inicial que atendam a critérios específicos recomendados pelo radio-oncologista. O procedimento acontece durante a cirurgia oncológica, imediatamente após a remoção do tumor.
Um aplicador especializado é inserido na cavidade onde o tumor foi removido para irradiar o tecido mamário de dentro para fora, limitando a dose de radiação ao restante da mama e aos órgãos normais. Como a paciente permanece sob anestesia, o procedimento é completamente indolor.
Para a maioria das pacientes, esta aplicação única de radioterapia durante a cirurgia será suficiente, reduzindo significativamente a carga do tratamento. Ocasionalmente, após o exame detalhado do tumor removido, o médico pode recomendar radioterapia externa adicional se forem descobertas informações que indiquem maior risco.
Os efeitos colaterais incluem os sintomas habituais relacionados à cirurgia de mama. Algumas pacientes podem apresentar resolução mais lenta do acúmulo de líquido (seroma) na cavidade cirúrgica. Um grupo menor pode desenvolver endurecimento localizado do tecido mamário e da pele na região operada.
Raramente, isso pode causar distorção da mama a longo prazo. A IORT representa uma opção eficaz que pode simplificar o tratamento radioterápico em pacientes cuidadosamente selecionadas.
Quimioterapia
A quimioterapia é um tratamento que usa medicamentos especiais para combater o câncer, impedindo que as células cancerígenas cresçam e se multipliquem. Estes medicamentos são normalmente aplicados diretamente na veia, circulando por todo o corpo através do sangue.
O tratamento geralmente dura entre 3 a 6 meses e pode ser usado de diferentes formas: sozinho, antes da cirurgia para diminuir o tumor, depois da cirurgia para eliminar células que possam ter restado, ou combinado com outros tratamentos, dependendo do tipo e estágio do seu câncer.
A quimioterapia funciona em ciclos planejados, com períodos de tratamento seguidos por períodos de descanso. Este intervalo é importante porque os medicamentos também afetam células normais do corpo, permitindo que seu organismo se recupere antes do próximo ciclo.
Os efeitos colaterais mais comuns incluem perda de cabelo, enjoos e vômitos, diminuição do apetite, feridas na boca e maior risco de infecções devido à redução temporária das defesas do corpo. Esses efeitos são temporários e existem medicamentos e cuidados específicos para prevenir ou diminuir esses sintomas.
Em alguns casos de câncer de mama triplo-negativo, pode ser combinada imunoterapia junto com a quimioterapia. A imunoterapia estimula o próprio sistema de defesa do corpo a atacar as células cancerígenas. Embora seja geralmente bem tolerada, pode causar reações relacionadas ao sistema imunológico, e seu oncologista avaliará se este tratamento é adequado para o seu caso específico.
Terapia Direcionada
A terapia direcionada é um tratamento que ataca características específicas das células cancerígenas. Cerca de 25% dos cânceres de mama possuem um receptor especial chamado HER2, que deve ser identificado através de exames da biópsia para determinar se este tratamento é adequado.
Este tipo de terapia usa medicamentos que atacam diretamente os receptores HER2 nas células cancerígenas, impedindo seu crescimento. O tratamento causa menos danos às células normais comparado à quimioterapia tradicional. Estudos mostram que estes medicamentos prolongam a sobrevivência quando usados em combinação com quimioterapia, tanto em estágios iniciais quanto avançados da doença.
Os efeitos colaterais mais comuns são febres e calafrios durante a aplicação. Raramente pode ocorrer enfraquecimento do músculo cardíaco, por isso é necessário acompanhamento cardíaco durante o tratamento.
Outros medicamentos direcionados estão disponíveis e atacam diferentes alvos nas células cancerígenas ou impedem a formação de vasos sanguíneos que alimentam o tumor, oferecendo mais opções de tratamento personalizado para cada paciente.
Terapia hormonal
A terapia hormonal é usada quando o câncer de mama possui receptores de estrogênio ou progesterona, pois esses hormônios podem estimular o crescimento das células cancerígenas. O objetivo é bloquear a ação desses hormônios no corpo.
Para mulheres na pré-menopausa, usa-se um medicamento que bloqueia a ação do estrogênio, podendo causar ondas de calor, alterações de humor, irritação vaginal e períodos menstruais irregulares. Raramente pode aumentar o risco de coágulos sanguíneos.
Para mulheres na pós-menopausa, são usados inibidores da aromatase, que impedem a produção de estrogênio no corpo. Os efeitos colaterais incluem ondas de calor, alterações de humor, secura vaginal, dores articulares, cansaço e enfraquecimento dos ossos.
Novos tratamentos hormonais e terapias direcionadas estão sendo desenvolvidos para trabalhar junto com a terapia hormonal tradicional, oferecendo mais opções de tratamento personalizado. Todos os efeitos colaterais e opções devem ser discutidos com seu oncologista.
Cuidados após o tratamento do câncer de mama
Após o tratamento do câncer de mama, é fundamental manter acompanhamento médico regular devido ao risco de recidiva da doença. O médico realizará exames do tórax, axilas, pescoço e mama não operada, além de solicitar mamografias periódicas. Fique atenta a alterações na cicatriz, mudanças na mama, gânglios aumentados, dor óssea persistente, tosse prolongada, dificuldade respiratória ou amarelamento da pele.
A mobilização precoce é essencial para a recuperação. Exercícios específicos para os braços, conduzidos por fisioterapeutas, iniciam no dia seguinte à cirurgia para prevenir rigidez e estimular a circulação linfática.
Perspectivas e esperança
Os avanços no diagnóstico e tratamento do câncer de mama têm melhorado significativamente o prognóstico. Quando detectado precocemente, as taxas de cura são excelentes. Pesquisas contínuas desenvolvem tratamentos mais eficazes e menos tóxicos, oferecendo esperança crescente para todas as pacientes.
A medicina personalizada, baseada nas características específicas de cada tumor, permite tratamentos mais direcionados e eficazes. Novos medicamentos e técnicas cirúrgicas menos invasivas continuam sendo desenvolvidos, melhorando tanto a eficácia quanto a qualidade de vida das pacientes.
O mais importante é lembrar que cada caso é único, e as decisões de tratamento devem sempre ser individualizadas em colaboração com a equipe médica especializada. Com o apoio adequado e tratamento apropriado, muitas mulheres com câncer de mama continuam a viver vidas plenas e produtivas.



