O rastreamento do câncer de pâncreas é um dos temas mais debatidos em oncologia digestiva — e também um dos mais frustrantes. O câncer de pâncreas é notoriamente silencioso: na maioria dos casos, não produz sintomas enquanto ainda está em estágio inicial e potencialmente curável. Quando os sinais aparecem, a doença frequentemente já está avançada. Segundo o Instituto Nacional de Câncer (INCA), o câncer de pâncreas representa cerca de 2% de todos os cânceres diagnosticados no Brasil e é responsável por aproximadamente 4% das mortes por neoplasias — uma disparidade que reflete exatamente o problema do diagnóstico tardio.
Diferente do câncer colorretal — que conta com a colonoscopia como ferramenta consagrada — ou do câncer de mama, rastreado pela mamografia, o câncer de pâncreas ainda não tem um exame de triagem validado para uso na população em geral. Mas isso está mudando para grupos específicos de alto risco. Diretrizes da American Gastroenterological Association (AGA), da ASCO e do National Cancer Institute (NIH) já definem, com precisão crescente, quem deve ser rastreado, quando começar e com quais exames.
Por que o rastreamento do câncer de pâncreas é tão difícil?
O pâncreas é um órgão profundamente localizado no abdome, atrás do estômago, o que já dificulta sua visualização por exames de imagem de rotina. Além disso, os sintomas iniciais do câncer pancreático são inespecíficos: dor discreta nas costas, leve desconforto abdominal, cansaço. Nada que, isoladamente, levante imediata suspeita oncológica.
A inespecificidade dos sintomas é um dos motivos centrais pelos quais o rastreamento do câncer de pâncreas na população geral ainda não é recomendado. Segundo a American Cancer Society, dores abdominais e desconforto nas costas são queixas tão comuns que poderiam ser causadas por dezenas de outras condições — o que torna a triagem universal impraticável com os recursos diagnósticos atuais. Saiba mais sobre os principais alertas no nosso artigo sobre sinais e sintomas do câncer de pâncreas.
Outro obstáculo é a ausência de um marcador tumoral confiável para triagem. O CA 19-9 é frequentemente solicitado, mas tem limitações sérias: pode estar elevado em pancreatite, obstrução biliar e outros tumores gastrointestinais, e pode ser normal mesmo na presença de câncer pancreático confirmado. Ele é útil para monitorar resposta ao tratamento, mas não para rastreamento populacional.
Quem tem alto risco e deve fazer o rastreamento do câncer de pâncreas?
Embora o rastreamento do câncer de pâncreas não seja indicado para a população em geral, existe um subgrupo bem definido para quem a vigilância periódica é recomendada. De acordo com as diretrizes da AGA de 2022 e da American Cancer Society, são candidatos ao rastreamento:
- Portadores de mutações nos genes BRCA1 ou BRCA2 (especialmente BRCA2) com ao menos um parente de primeiro grau com câncer de pâncreas.
- Portadores de mutação no gene PALB2 com histórico familiar relevante.
- Síndrome de Lynch (mutações em MLH1, MSH2, MSH6 ou PMS2) com parente de 1º grau afetado.
- Síndrome de Peutz-Jeghers (mutação STK11) — risco especialmente elevado, rastreamento inicia aos 35 anos.
- Pancreatite crônica hereditária (mutação PRSS1) — início do rastreamento aos 40 anos.
- Melanoma familiar atípico com múltiplos nevos (mutação CDKN2A) — início aos 40 anos.
- Famílias com dois ou mais parentes de primeiro grau com câncer de pâncreas, mesmo sem mutação identificada.
Estima-se que pessoas com predisposição hereditária tenham risco de 8 a 15% de desenvolver a doença ao longo da vida — substancialmente maior que o da população geral. Entenda mais no nosso artigo sobre câncer de pâncreas hereditário, genética e fatores de risco.
Quando iniciar o rastreamento pancreático: recomendações por mutação genética
As recomendações a seguir sintetizam as diretrizes clínicas para rastreamento do câncer de pâncreas em indivíduos de alto risco hereditário, com foco na definição da idade de início conforme a mutação identificada ou o histórico familial.
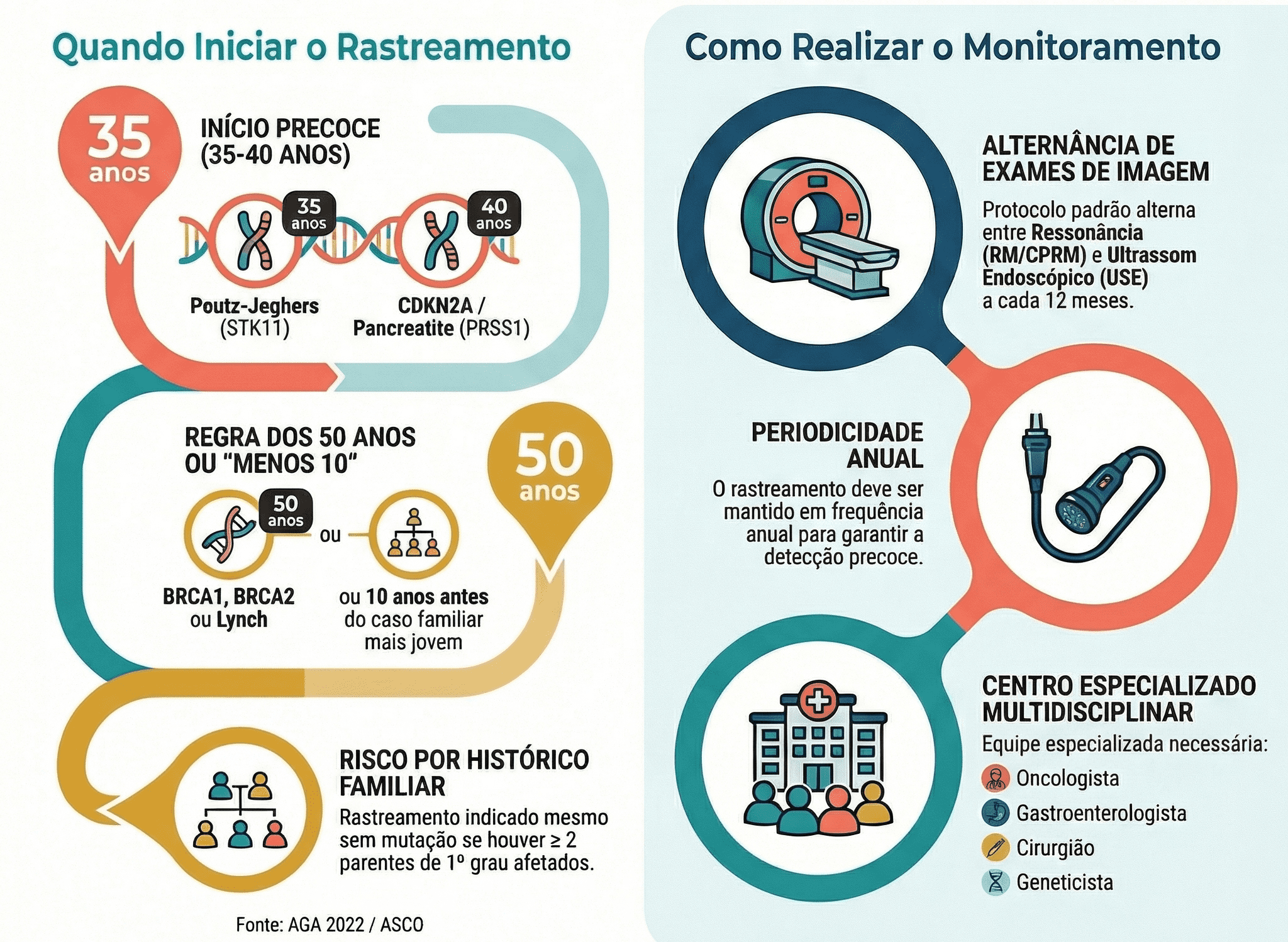
O rastreamento deve ser conduzido em centros de referência com equipe multidisciplinar — oncologista, gastroenterologista, cirurgião pancreático e geneticista clínico. O protocolo-padrão preconiza periodicidade anual, com alternância entre ressonância magnética com colangiopancreatografia (RM/CPRM) e ultrassom endoscópico (USE), estratégia que otimiza a sensibilidade para lesões precoces.
Lesões precursoras: cistos pancreáticos e IPMN
Um aspecto fundamental do rastreamento do câncer de pâncreas que poucos artigos abordam: aproximadamente 40% das pessoas acima de 50 anos apresentam algum tipo de cisto pancreático identificado em exames de imagem. A grande maioria é benigna — mas uma pequena fração pode evoluir para malignidade.
A lesão precursora mais importante é a Neoplasia Intraductal Mucinosa Papilar (NIMP, ou IPMN na sigla em inglês). Trata-se de um cisto que se desenvolve nos ductos pancreáticos e pode, ao longo dos anos, transformar-se em adenocarcinoma invasivo. Por isso, quando identificado em exames de imagem, exige acompanhamento periódico rigoroso.
Outros tipos de lesões císticas pancreáticas incluem:
- Cistoadenoma seroso: geralmente benigno, raramente evolui para malignidade.
- Cistoadenoma mucinoso: maior potencial maligno, especialmente em mulheres.
- Neoplasia pseudopapilar sólida: rara, acomete principalmente mulheres jovens, com prognóstico favorável após ressecção.
- PanIN (Neoplasia Intraepitelial Pancreática): lesão microscópica, não detectável por imagem, considerada precursora do adenocarcinoma ductal.
Se você realizou uma tomografia ou ressonância e o laudo menciona “cisto pancreático” ou “lesão cística no pâncreas”, procure avaliação com oncologista ou gastroenterologista. A conduta depende do tipo, tamanho, características do ducto e presença de nódulos internos — e nem sempre exige cirurgia imediata.
Em casos selecionados, quando a lesão cística apresenta características de alto risco (como comunicação com o ducto principal, crescimento progressivo ou nódulo mural), a ressecção cirúrgica é indicada — frequentemente por meio da cirurgia de Whipple para lesões na cabeça do pâncreas.
Como reduzir o risco de câncer de pâncreas
Para a maioria das pessoas sem histórico familiar relevante, a melhor estratégia disponível hoje é a redução dos fatores de risco modificáveis. Segundo o NCI (National Cancer Institute) e a Sociedade Brasileira de Oncologia Clínica (SBOC):
- Não fumar (ou parar de fumar): fumantes têm o dobro do risco. É o fator modificável mais impactante no câncer de pâncreas.
- Manter peso saudável: obesidade (IMC ≥ 30) está associada ao aumento do risco pancreático. O crescimento dos casos nas últimas décadas está relacionado, em parte, ao aumento global da obesidade.
- Limitar o álcool: consumo crônico e excessivo leva à pancreatite crônica, que eleva significativamente o risco.
- Dieta baseada em vegetais, fibras e pobre em carnes processadas.
- Atividade física regular: associada à redução do risco em múltiplos estudos.
- Controle do diabetes: hiperglicemia crônica é tanto fator de risco quanto sinal precoce de doença pancreática.
Sintomas que não devem ser ignorados
Na ausência de um protocolo universal de rastreamento do câncer de pâncreas, reconhecer os sinais de alerta é fundamental. Os sintomas do câncer de pâncreas mais importantes a observar são:
- Icterícia (amarelamento de pele e olhos): ocorre quando o tumor obstrui o ducto biliar. Exige avaliação médica imediata.
- Perda de peso involuntária: superior a 5% do peso em seis meses, sem mudança de hábitos.
- Dor abdominal ou lombar: muitos pacientes relatam dor no abdome superior que irradia para as costas, pior à noite.
- Diabetes de início súbito: especialmente em adultos acima de 50 anos sem fatores de risco clássicos para diabetes.
- Fezes claras ou acinzentadas e urina escura: sinal de obstrução biliar.
- Fadiga intensa e perda de apetite persistentes.
Se qualquer um desses sintomas for persistente e progressivo — especialmente em combinação — procure avaliação médica sem demora. Não espere piorar para agir.
O futuro do rastreamento: IA, biópsia líquida e novos biomarcadores
A ciência avança rapidamente. Pesquisadores do Mayo Clinic trabalham com algoritmos de inteligência artificial capazes de analisar uma ressonância magnética de pâncreas em menos de um segundo, comparado aos 20 a 30 minutos de revisão manual por um radiologista — com foco em classificar cistos de alto e baixo risco antes que evoluam para câncer. O estudo, com duração de cinco anos, demonstrou que a IA pode reduzir biópsias invasivas desnecessárias e melhorar a identificação de lesões que realmente merecem intervenção.
Outras frentes promissoras em investigação clínica:
- Biópsia líquida: detecta fragmentos de DNA tumoral circulante (ctDNA) no sangue, permitindo identificar alterações moleculares antes de qualquer sintoma visível.
- Análise do fluido de cistos pancreáticos: um teste em desenvolvimento avalia o conteúdo de cistos para determinar risco de malignização, evitando cirurgias desnecessárias.
- Painel de biomarcadores multianalítico: combina CA 19-9 com outros marcadores séricos para aumentar a sensibilidade diagnóstica.
- Análise do suco pancreático: colhido via endoscopia, permite detectar mutações específicas em células ductais antes da formação do tumor visível.
O consenso é que o próximo salto no rastreamento do câncer de pâncreas virá da combinação de testes moleculares no sangue com exames de imagem de alta resolução — tornando possível, em alguns anos, detectar o tumor antes mesmo de ser visível. Saiba mais sobre as opções atuais de tratamento para câncer de pâncreas e conheça os exames de rastreio oncológico disponíveis hoje.
Perguntas frequentes sobre rastreamento do câncer de pâncreas
1. Existe exame para detectar câncer de pâncreas precocemente?
Não existe um exame de triagem validado para a população geral. Para pessoas com risco elevado (mutações genéticas como BRCA2, CDKN2A, STK11 ou histórico familiar com ≥ 2 parentes de primeiro grau afetados), a vigilância anual com ultrassom endoscópico (USE) e ressonância magnética com CPRM é recomendada por diretrizes internacionais. Para os demais, o foco está em controlar fatores de risco e observar sintomas.
2. Quais exames detectam câncer de pâncreas?
O diagnóstico é feito principalmente por tomografia com protocolo pancreático, ressonância magnética, ultrassom endoscópico (USE) e biópsia por punção guiada (USE-PAAF). O CA 19-9 é complementar ao diagnóstico e ao monitoramento do tratamento, mas não é suficiente como triagem isolada por ter baixa especificidade.
3. Cisto no pâncreas pode virar câncer?
A maioria dos cistos pancreáticos é benigna e não representa risco significativo. No entanto, um tipo específico chamado IPMN (Neoplasia Intraductal Mucinosa Papilar) tem potencial de evolução maligna e exige acompanhamento periódico com ressonância ou USE. Se o laudo do seu exame cita “cisto pancreático”, procure avaliação especializada para definir o tipo e a conduta adequada.
4. Quem tem mais risco de desenvolver câncer de pâncreas?
Fumantes, pessoas com obesidade, portadores de pancreatite crônica, diabéticos de longa data e indivíduos com mutações genéticas (BRCA2, CDKN2A, STK11, PALB2, genes da síndrome de Lynch) ou histórico familiar de câncer pancreático têm risco aumentado. Cerca de 10% dos casos têm componente hereditário identificado.
5. O câncer de pâncreas tem cura?
Sim — quando diagnosticado em estágio precoce e ressecável. Infelizmente, apenas 15 a 20% dos casos são detectados nessa fase. A cirurgia (duodenopancreatectomia / cirurgia de Whipple, para tumores na cabeça) é o tratamento potencialmente curativo. Em estágios avançados, quimioterapia, radioterapia e terapias-alvo são as opções.
6. O CA 19-9 elevado significa câncer de pâncreas?
Não necessariamente. O CA 19-9 pode estar elevado em pancreatite, obstrução biliar, cirrose e outros tumores gastrointestinais — e pode ser normal mesmo quando o câncer pancreático está presente. Por isso, não é recomendado como exame de triagem, sendo útil principalmente para acompanhar a resposta ao tratamento em pacientes já diagnosticados.
7. Histórico familiar de câncer de pâncreas: o que devo fazer?
Procure um oncologista ou geneticista. Será avaliada a indicação de teste genético para mutações hereditárias (BRCA1/2, PALB2, CDKN2A, STK11, genes de Lynch, entre outros). Se for identificado alto risco, pode ser indicado protocolo de vigilância com exames de imagem anuais, geralmente iniciado aos 50 anos ou 10 anos antes da idade do familiar mais jovem diagnosticado.

